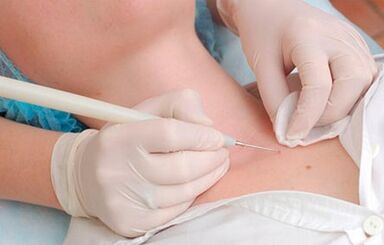
Giza papiloma birusa (HPV, HPV -Human papilomavirus) edo papilomavirus 100 birus mota baino gehiago biltzen dituen infekzioen multzoa da, horietako 80 gizakientzako patogenoak dira. Osasunaren Mundu Erakundearen estatistiken arabera, munduko biztanleria osoaren% 70 HPV eramaileak dira. Gehienetan infekzioa gertatzen da sexu-jarduera hasi ondoren eta denbora luzez asintomatikoak gerta daitezke.
HPV-ren infekzioaren arrazoiak
Emakumeen papilomavirus infekzioaren presentziaren sintomak hauek izan daitezke: beruna, lauak eta zorrotzak, cervical displasia. Hala ere, patologiaren manifestazio arriskutsuena da minbiziaren garapena. Anus gaixotasun minbiziaren garapena, kanpoko organo genitalen garapena, bagina giza papilomavirus mota batzuekin (HPV 16, 18, 45, 56. motakoak) dituzten baginak ditu.
Infekzioa transmititzeko moduak:
- Harreman sexuala. Papillomavirus infekzioa transmititzeko modu nagusia da. InterCourse-en zehar kondoia erabiltzeak gizakiaren papilomavirusarekin infekzio arriskua murrizten du, hala ere, ez du infekzioa gertatuko ez den berme fidagarririk ematen, partikula birikoak tamaina oso txikiak baitira.
- Harremanetarako etxeko bidea. Infekzioaren kausak higiene intimismo intimoak erabiltzea dira: eskuoihalak, xaboia, komuneko publikoa erabiltzea, bainua.
- Jaiotza naturala. HPV haurrei infekzioa gertatzen zaien haurrei kutsatutako emakume baten jaiotza kanaletik igarotzen denean gertatzen da.
Infekzio honen iturria pazientearen larruazaleko eta muki-mintzen zelulak dira. Aldi berean, pertsona batek berak ez daki birusaren eramaile bilakatu dela, beruna eta papilomak mikroskopikoak izan daitezkeelako eta ikusezin egon daitezkeela ikusizko azterketan zehar.
Infekzio birikoa garatzen laguntzen duten faktoreak predisposatzeko:
- Bizitza sexualaren hasiera gaztetan;
- sexu lotura okerrak kondoia erabili gabe;
- maiz abortuak;
- genitaleen gaixotasun infekziosoen presentzia;
- aspaldiko ahozko antisorgailu metodoen aplikazioa;
- gorputzaren erreakzio immunologikoa murriztua;
- Ez-konplikazioa ez higiene arau pertsonalekin;
- Bikote sexual baten presentzia HPV;
- egoera estresagarrien ohiko egoerarekiko esposizioa;
- ohitura txarrak.
Poroen, pitzadurak, larruazaleko mikrotrauma eta mikrokimaren bidez, birusa epitelio basalean sartzen da, eta horrek larruazaleko zelulak eta mukosak berritzea eta muki-mintzak berritzen ditu. Geruza basalaren zeluletako DNA (Desoxiribonukleikoko) zelulen egitura osasuntsuari buruzko informazioa darama. Partikula birikoak, DNAn kapsulatuta, informazio hori aldatzen du, ondorioz, kaltetutako zelulak sortzen direnak, hazkunde eta zatiketa prozesuan gaixotasunaren sintomak eragiten dituztenak.
Emakumeen giza papilomaren birusaren sintomak
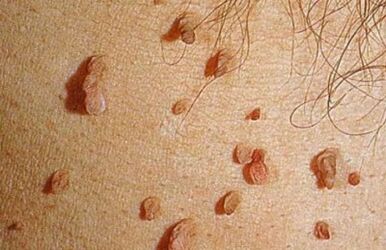
Giza papilomaren infekzioa adierazteko aukera posibleetako bat, beruna eta papiloma puntuak agertzea da. Azalorea, mahatsa edo arrosa-gorria edo gorputz koloreko arrauna duten formazio espezifikoak dira. Birus motaren eta motaren arabera, pertsona baten larruazala eta muki-mintzak eragiteko gai dira.
Sitty Condylomas inguruan edo anus inguruan inguratutako eremuan eratu daiteke, batez ere sexu harreman anal badago.
Papilomak azalean hatzetako eta hanken eremuan, brotxak, begien inguruan, zulo axilarrak eta scalp. Batzuetan oinen zoletan ere eratzen dira eta oinez ibiltzean mina ezaugarria eragiten dute.
Gaixotasun mota hau oso gutxitan da tumore gaizto batean eta minbiziaz gain, gaixotasuna garatzea ekiditeko, formazioak kentzea kirurgikoa egiten da.
HPV infekzioaren ondorioak
Emakumeen giza papilomaren birusak konderriko condoned, papilomak, berogailu lauak izan ditzakeen hazkunde garrantzitsuak ekarriko ditu, ondoeza, minak eta haien lesioa larritasun maila desberdinetako odoljarioa izan daiteke.
HPV arriskutsuena hemezortzigarren eta hamaseigarren mota da, minbiziaren garapena ekartzen baitute. Minbiziaren minbizia, gizakiaren papiloma birusarekin infekzioarekin erlazionatutako lotura nabarmen frogatu da, emakumeen gaixotasun gaiztoen artean bigarren postuan dago. Hortik hilkortasuna ehuneko berrogeita hamar iristen da.
Garai lauak
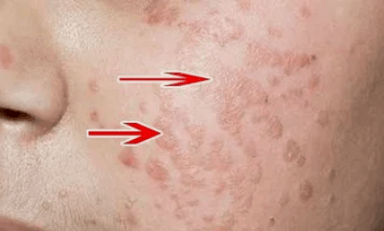
Gaixotasuna plaka lauak eratzea da, ia ez baita azalaren mailaren gainetik igotzen.
Gehienetan, baginaren eta umetokiaren muki-mintzak kaltetuta daude.
Haiekin akats kosmetikoa kondeloma zorrotzekin baino askoz txikiagoa da.
Patologia mota honek minbizia izateko endekapenerako arrisku handiagoa du.
Cervixaren muki-mintzaren dyplasia
Patologia Mucosa Cervicaleko zelulen egitura normalaren aldaketa da, atipia deritzona. Ginekologian egoera hau zehaztu da eta behaketa eta tratamendu intentsiboa eskatzen du.
Gehienetan gaixotasuna asintomatikoa da eta ginekologo baten prebentzio azterketan aurkitzen da. Larritasun maila batzuetako dyplasia bereizten da: argia, ertaina, larria. Tratamendu metodoaren aukera larritasun mailaren araberakoa da.
Minbizia cervical
Hau da gaixotasunaren adierazpen arriskutsuena. Minbicical Minbizia bigarren postuan dago emakumezkoen tumorearen patologien artean eta XVI eta 18. motako HPV infekzioarekin lotuta dago.
Gaixotasuna seinale klinikorik gabe jarraitu daiteke edo sintomarik gabeko sintomak egin gabe.
Gaixotasuna tratatzeko metodoak
HPV infekzioaren seinaleen aurrean, ondorio arriskua ikusita, ez ezazu auto-medikazioa.
Neurri terapeutikoen taktika optimoak hautatzeko, ginekologo bat kontsultatu behar duzu, beharrezkoa da azterketa sakon baten ondoren, terapia egokia agertzea.
Orain arte, botikak ez dira asmatu HPV betiko sendatuko liratekeenak. Tratamenduaren helburu nagusia gorputzaren birusaren kontzentrazioa murriztea da, gaixotasunaren aurrerapen gehiago ekiditeko.
Terapiaren norabide nagusiak:
- Manifestazioen tratamendua (Condy, Papilomas, Dysplasia);
- terapia antiviral;
- Immunitatea handitzera zuzendutako bitartekoen erabilera.
Papilomak, condusak, berogailuak, displasia-guneak ere tamaina txikian, kentzea gomendatzen da, neoplassmoen presentziak emakumearen gorputzean partikula birikoen kontzentrazioa handitzen baitu, eta horrek patologiaren aurrerapen handiagoa lortzen laguntzen du.
Tratamendu kirurgikoa
Honako hauek dira Condy, Papilomas, Warts eta Guneak kentzeko metodoak:
- kirurgikoa;
- krioterapia;
- diatermocoagulation;
- Laser -agulation;
- irrati-uhinen terapia;
- Eragin kimikoa.
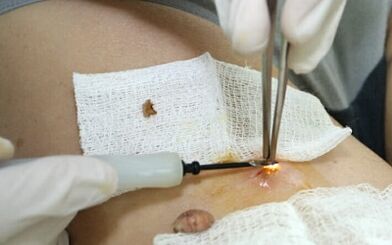
Metodo kirurgikoa scalpel bat erabiliz formazioak kentzerakoan datza, tratamendu modurik merkeena da, ordea, akats kosmetiko aipatua da ondoren eta sendatzeko epea nabarmen luzatzen da. Bigarren mailako infekzio arriskua ere badago. Beraz, esku hartze mota hau muturreko kasuetan erabiltzen da.
Krioterapiarekin, nitrogeno likido bat aplikatzen da lesio atalean, eraketa patologikoa izozten duena. Egun batzuk geroago, papilloma edo condyloma desagertu egiten da eta zaurien forma txiki bat, 10-14 egun geroago sendatzen da.
Diatermocoagulation, kaltetutako larruazaleko arloetan tenperatura altuak erabiltzean datza. Prozedura hau nahiko mingarria da eta, beraz, anestesia behar du. Metodoaren desabantaila formazio patologikoen gunean orbain zakarrak eratzea da.
Laserretan -Transmission, laser izpien eraginak lesio gunean neoplassmak lehortzera darama. Lurrazal lehor bat eratzen da beren lekuan, pixka bat desagertu ondoren orbainik utzi gabe. Tratamendu mota hau da, baina ez da horren kostu handia desabantaila kontsideratzen da.
Irrati-olatuen terapia irrati-maiztasuneko uhinek kaltetutako eremuan duten eragina da. Tratamendu mota hau erabiltzen denean, ez dago hemorragia garatzeko arriskurik, orbain nabarmenak ez dira eratzen, baina desabantaila kostu handia da.
Metodo kimikoa eraketa txikikoaren aurrean erabiltzen da. Droga berezi bat aplikatzen da lesioari. Hainbat aplikazioren ondoren, lurrazaleko forma prozesatu batean, egun batzuen buruan desagertu egiten da.
Drogak erabiliz
Papilomavirus infekzioaren droga terapiak droga-talde hauek erabiltzea dakar:
- antiviral drogak;
- immunostimulatzaileak.
Emakume baten gorputzean birusaren kontzentrazioa murrizteko eta propagazio gehiago ekiditeko, terapia antiviralen ikastaro luzea agintzen da. Drogak pilulak eta kandelak, tratamendu ikastaroaren dosia eta iraupena bertaratutako medikuak bakarrik zehaztu beharko lirateke.
Immunostimulatzaileek agintzen dute eta immunitate maila murriztua identifikatu dute gorputzaren babes-erreakzioak areagotzeko, zelula immunologikoen prozesuak azkartzen eta birusa aurre egiteko helburu duten antigorputzak bultzatzea.
HPV infekzioaren tratamendua haurdun dauden emakumeetan
Emakumeen gorputzean papilomavirus infekzioaren presentziak ez du ugalketa-sisteman eragiten eta ez da haurdunaldiaren kontraindikazioa. HPV-ren areagotzea haurdunaldian sortu zenean, baldintza horretarako terapia ez da burutzen aldi honetan, tratamendua erditzearen ondoren aginduta dago.
Hala ere, haurdunaldiaren aldi osoa, emakume batek medikuaren gainbegiratzepean egon behar du. Terapia metodo leunak agindutako ondoeza garatzearekin batera. Muturreko kasuetan, erditze kanalaren bidez erditzearen aurkako kontraindikazioak daudenean, HPVren progresioa dela eta, Cesarean atalaren funtzionamendua burutzen da.
HPV folk erremedioak kentzea
Etxean, belar-dekozioak eta infusioak bezalako erremedio herrikoiak erabil ditzakezu, papilomatosia, pomadak, pomadak, papilomak eta berogailuak kentzeko.
Papilomavirus infekzioa tratatzeko erabakiak eta infusioak prestatzeko moduak:
- Kantitate, zaldi, ortzileko belarra, arrosazko fruituak, dandelion sustraiak, landare hostoak nahasten dira. 3 tbsp. l. Emaitza den nahasketa 800 ml ur gehitu da, 10 minutuz egosi su motelean, eta ondoren 3 orduz infuse utzi. Aplikatu 1 kopa egunean 3 aldiz otorduak baino 30 minutu lehenago.
- In the same quantities, oregano grass, yarrow, immortelle, St. John's wort, birch buds, nettles, calendula, coltsfoot, hemorrhage roots, chamomile flowers, a series, celandine, celandine, caraway seeds, sage, sage, sage, are mixed. 2 tbsp. l. Lortzen den nahasketa 500 ml ur irakiten isurtzen da, gau osoan zehar infusatzeko. Hartu 0,5 kopa egunean 4 aldiz.
- Kantitate berdinetan, Valerianen erroa, limoi-balsaren belarra, oregano, Linden loreak, hop konoak, mamia nahasten dira. 1 tbsp termosera isurtzen da. l. Emaitzaren nahasketa 0. 5 litro ur irakinarekin bete eta 3-5 orduz infuse utzi. Aplikatu 250 ml egunean 2 aldiz.
Tokiko manifestazioak tratatzeko, erabiltzen dute:
- Zukua celandine. Hosto freskoez egindako zukua edo farmazia batean erositako zukua erabiltzen da. Produktua aplikatu aurretik, kaltetutako eremuaren azala lurrundu behar da, eta lesioaren eremutik gertu dauden gune osasuntsuak krema koipetsuarekin tratatu behar dira. Zelandina ondo aplikatu behar da kaltetutako azalaren eremuan. Prozedura astean behin behin behin behin errepikatu behar da hezkuntza patologikoa baino lehen.
- Baratxuria. Barazkiak birrindu behar dira eta larruazaleko kremarekin nahastu behar da, koherentzia likatsuzko formularioetara arte. Aplikatu sortutako nahasketa egunero 2-3 orduko formazioen ataletan hilabete batez. Prozeduraren ondoren, garbitu azala xaboi irtenbide batekin.
- Intxaur gazteak. Haragi-artezgailu batekin txikitu behar dira, atera ezazu emaitza nahasketa 0. Utzi 20 egunez infuse, eta gero gaza bidez. Infusioa larruazaleko kaltetutako guneekin tratatzen da egunean 2 aldiz.
Terapia ondoren eta HPVren kanpoko adierazpenak kentzea, emakume batek sei hilabetetik behin ginekologoa bisitatu behar du gaixotasunaren aurrerapen gehiago behatzeko eta saihesteko.





















